
Urina com Cheiro Forte: O Que Pode Ser e Quando Procurar Ajuda
Você percebeu um cheiro mais forte na urina e ficou preocupado? Em muitos casos, isso pode estar relacionado à hidratação, alimentação ou uso de medicamentos. Mas algumas alterações também podem indicar infecção urinária, alterações…

Obesidade e Doença Renal: Como o Excesso de Peso Pode Comprometer os Rins
A obesidade é considerada um dos maiores problemas de saúde pública do mundo. Segundo a Organização Mundial da Saúde (OMS), mais de 1 bilhão de pessoas convivem atualmente com obesidade, e os números continuam crescendo de forma acelerada.
No…

Dieta para Insuficiência Renal: O Que Comer e o Que Evitar para Proteger os Rins
A maioria das pessoas só percebe que os rins estão sobrecarregados quando a função renal já caiu bastante. E a alimentação pode acelerar ou desacelerar esse processo.
Quando os rins perdem capacidade de filtração, substâncias como…

Rim único: quem nasceu ou ficou com um rim só precisa de cuidados especiais?
Descobrir que você tem apenas um rim costuma gerar um susto imediato. Em seguida, vêm as perguntas mais importantes, “vou poder viver normalmente?”, “preciso mudar tudo?”, “meus exames vão piorar mais rápido?”. Na maioria das…
Pedra nos rins: quando a litíase renal prejudica a função renal?
A dor de uma pedra nos rins costuma chamar atenção imediatamente. O que muita gente não sabe é que o problema nem sempre termina quando a cólica passa. Em alguns casos, a relação entre pedra nos rins e função renal merece cuidado mais…

Infecção urinária de repetição, quando os rins podem estar em risco?
Ardência ao urinar, vontade frequente de ir ao banheiro, desconforto pélvico. Muita gente já teve esses sintomas ao menos uma vez. O problema é quando isso começa a se repetir. Nessa hora, a pergunta deixa de ser apenas “como tratar?”…

Doença renal policística, sintomas, diagnóstico e cuidados com a família
Ouvir que há casos de doença renal policística na família costuma despertar muitas dúvidas. A mais comum é direta e compreensível, “isso também pode acontecer comigo ou com meus filhos?”. Essa é uma pergunta importante, porque…

Pressão alta difícil de controlar, qual o papel dos rins nessa história?
Controlar a pressão arterial nem sempre é simples. Muitas pessoas usam dois, três ou até mais medicamentos e, mesmo assim, os números continuam acima do ideal. Quando isso acontece, é fundamental olhar com atenção para uma relação…
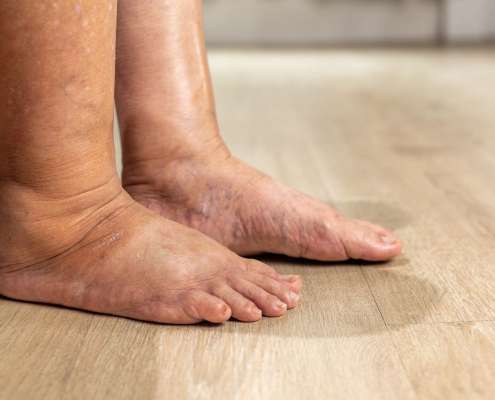
Inchaço nas pernas e nos olhos: quando pode ser sinal de problema nos rins?
Perceber inchaço nas pernas e nos olhos pode parecer algo simples, “retenção de líquido”, “muito sal”, “calor excessivo”. De fato, muitas vezes é algo transitório. Mas, em alguns casos, esse sinal pode indicar que algo mais…
Potássio alto, quais alimentos evitar se tenho problema nos rins?
Receber um exame com potássio elevado costuma gerar ansiedade. Muitos pacientes chegam ao consultório dizendo, “Dra., meu potássio está alto, preciso parar de comer tudo?”.
Calma. Nem tudo precisa ser retirado, mas é verdade que…

Ossos fracos e doença renal, o que é a osteodistrofia renal?
Quando falamos em ossos e doença renal, muitas pessoas se surpreendem. A maioria associa rim apenas à creatinina, pressão arterial ou inchaço. Poucos sabem que a doença renal crônica pode afetar diretamente a saúde óssea, aumentando…

Anemia na doença renal crônica: por que o cansaço não é “normal”?
Se você já convive com doença renal crônica (DRC) e sente um cansaço persistente, falta de energia ou dificuldade de concentração, é importante saber: isso pode não ser apenas “fase ruim” ou estresse. Muitas vezes, estamos diante…


